急性期拠点機能と診療報酬の整合性は、単に実績件数だけではなく、地域の役割に応じて考える
令和7年5月22日、令和7年度第2回入院・外来医療等の調査・評価分科会が開催された。令和8年度診療報酬改定における入院医療及び外来医療に関する議論のための素地を作るための議論となる。特に今回は、令和9年度から始まる予定(令和7年5月24日時点では新たな地域医療構想を盛り込んだ医療法改正は成立していません...。従って、現時点では予定)の新たな地域医療構想との連動性・整合性をどう図っていくかがポイントになる。入院・外来医療における実態調査の速報をベースに議論されている。
【お知らせ】医療政策ニュース解説ブログroute"hckn"の更新情報をBlueskyでお知らせします。よろしければ、フォローをお願いいたします。
新たな地域医療構想、そして医療機関機能報告を改めて
現行の地域医療構想は今年度で終了する。全体の必要病床数としては国の目論見通りのボリュームとなる見通しだが、地域によっては病床区分の内訳が必ずしも適正とは言い難いことや病床の削減に伴い患者の療養する場としての在宅・施設・外来の地域の実状にあった環境整備が必要となってきている。そこで、新たな地域医療構想では、入院医療だけではなく、外来・在宅・介護までをひっくるめた地域医療構想を策定、整備をしていくこととなっている。
そうした一連の議論、検討の中で出てきたのが、従来の病床機能報告の見直し(回復期機能を高齢者救急の意味も含めて包括期機能に変更)と医療機関単位での役割を明確にする医療機関機能だ。
参照:病床機能報告)回復期機能→包括期機能、医療機関機能報告)高齢者救急等機能→高齢者救急・地域急性期機能へ。基準病床数は必要病床数を上限へ
あくまでも私なりの勝手な解釈だが、診療報酬項目と医療機関機能報告を整理してみたのが次の図になる。
今回の議論は、医療機関機能報告における「急性期拠点機能」と診療報酬の連動・整合性に関するものだ。
急性期拠点機能に求めるのは、急性期入院医療への純化と地域への高い貢献度
議論にあたっては令和6年度入院・外来医療等における実態調査の速報を基に進められている。急性期病床・DPC病床の現状と評価について、そして集中治療室等の高度急性期病床に関する現状と評価についての2部構成になっている。
まず、急性期病床について確認する。急性期一般入院料を巡る現状確認だが、入院料1の数についてはここ数年は横ばいの状況が続いていたところ、令和6年度診療報酬改定後はその数が減少していることが確認され、入院料2・3への移行が進んでいる印象だ。
さらに入院料1の病院を見ていくと、その半数は回復期リハビリテーション病棟や地域包括ケア病棟といった回復期機能や慢性期機能も有するケアミックス型となっていることが分かっている。
基本的には、急性期一般入院料1のみを届出る病院は規模が大きく、高度急性期機能に特化している傾向にあり、ケアミックス型は中小規模である傾向だ。ゆえに、入院料1の病院は地域における救急医療や全身麻酔手術といった重症患者の対応件数が多くなると考えられている。実際に今回の調査ではそうした傾向が見られている。特に、人口20万人以上の二次医療圏においては、そうした病院における急性期充実体制加算や総合入院体制加算の届出は多い。
一方で、単に件数だけでみるではなく、地域における割合でみていく視点も必要だ。二次医療圏のすべてが人口20万人以上というわけではなく、件数だけで急性期拠点機能の有無を判定するわけにはいかない。そこで、割合でみてみると、地域によっては急性期充実体制加算等の届出はないものの、当該地域で多くの救急搬送を受け入れているという病院もあることが分かっている。
こういった地域においては、急性期拠点機能としての役割を果たしていると考えられるので、件数だけではなく。地域における割合に着目して急性期充実体制加算や総合入院体制加算の算定ができるような仕組みが今後考えられていくのではないだろうか。
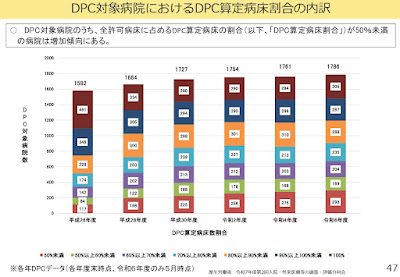
合わせて、DPC対象病院についても今後の議論の方向性がぼんやりではあるが見えてきている。例えば、DPC対象病院におけるDPC対象病床の割合が50%未満と低い病院が増えて生きている傾向にあること、急性期一般入院料の届出のある病院でまだDPCに参加していない病院における対象となる病床はほとんど100床未満であることが紹介され、中小規模病院でケアミックス型の病院を今後もDPC対象病院としていくのかどうかなど今後検討されていくこととなりそうだ。
また、医療機関群の内訳に着目し、特定病院群と標準病院群の考え方について、急性期充実体制加算や総合入院体制加算の有無や入院料1のみであるかどうかなどを一つの判断基準することなどを検討していく模様となっている。そうすることで、実績の件数は少なくとも地域への貢献度で医療機関群は変わり、地域の役割にあった評価を得られることにつながり、持続可能な地域医療提供体制(急性期期の重点化)となる。
集中治療室などの高度急性期入院については、特に特定集中治療室管理料とハイケアユニット入院料について議論が交わされている。令和6年度診療報酬改定では、利用する患者像の明確を目的にした重症度等の見直し、勤務医の負担軽減の観点(宿日直許可の医師の配置の評価の新設と遠隔ICUの評価の新設)からの見直しが行われたところ。
重症度等の見直しにも関連するところだが、特定集中治療室・ハイケアユニットを有していながら、救急搬送等が少ない病院が一定数あることなどが確認されているとともに、急性期充実体制加算の届出のない病院も少なくはないことが確認されている。
さらに、ハイケアユニットのみを算定する医療機関は、他の集中治療室を有する病院に比べて規模が小さく、救急搬送件数等も比較すると少ないことがわかっている。
集中治療室に関する評価については、地域の実状にあわせた病院の機能に合わせた要件の見直しであったり、ハイケアユニットに入院する患者像の明確化などがポイントになりそうだ。
また、勤務医の負担軽減の視点では、まだ医師の負担がある程度重い状況もあることがわかっている。今後、勤務医の負担軽減と集中治療室の医師の配置要件に関する見直しなどもポイントになってくると思われる。
注目された遠隔ICUについては、思いのほか届出は少ない印象だ。設備投資が高額になること、支援する側の負担が重くなること、支援を受ける側が医療資源が限られている地域にある病院であることなどが原因としてあげられている。
少なくとも、設備投資分に見合った評価となるようにするか、支援側の負担が軽減されるような見直しが必要となるだろう。
新たな地域医療構想と連動性・整合性のある診療報酬とするための議論はまだ始まったばかり。今後、高齢者救急・地域急性期機能、在宅医療推進機能などの議論も行われていく。まずは現状を精緻に把握し、厳しい経営環境の中においても地域における役割にあった体制への転換とその後の安定経営につながる評価となることが期待される。